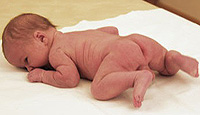
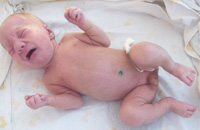
Există vreo fel de restricții ale persoanelor cu sindromul Hunter? Acest articol va răspunde la această întrebare.
Conţinut
Alimente
 Nu există dovezi științifice că orice dietă specifică îmbunătățește starea oamenilor cu sindromul Hunter. Astfel de manifestări precum diareea, din păcate, nu pot fi atenuate cu o dietă pentru toți pacienții cu sindrom Hunter. Cu toate acestea, unii părinți constată că o anumită dietă a copilului lor poate slăbi astfel de manifestări ca o formare a mucusului, diaree sau hiperactivitate (copilul este extrem de motivat, neliniștit). Punctul de aici este cel mai probabil în caracteristicile individuale ale corpului și toleranța individuală a anumitor produse și nu este asociată cu manifestările sindromului Hanter. Cu toate acestea, sa constatat că reducerea consumului de lapte, produse lactate și zaharuri, precum și minimizarea alimentelor cu aditivi artificiali și coloranți ajută la unii pacienți. Acest lucru nu este, de asemenea, surprinzător, deoarece intoleranța produselor lactate este destul de frecventă în rândul oamenilor sănătoși, iar consumul de produse cu un conținut mare de aditivi și coloranți artificiali artificiali nu a beneficiat încă.
Nu există dovezi științifice că orice dietă specifică îmbunătățește starea oamenilor cu sindromul Hunter. Astfel de manifestări precum diareea, din păcate, nu pot fi atenuate cu o dietă pentru toți pacienții cu sindrom Hunter. Cu toate acestea, unii părinți constată că o anumită dietă a copilului lor poate slăbi astfel de manifestări ca o formare a mucusului, diaree sau hiperactivitate (copilul este extrem de motivat, neliniștit). Punctul de aici este cel mai probabil în caracteristicile individuale ale corpului și toleranța individuală a anumitor produse și nu este asociată cu manifestările sindromului Hanter. Cu toate acestea, sa constatat că reducerea consumului de lapte, produse lactate și zaharuri, precum și minimizarea alimentelor cu aditivi artificiali și coloranți ajută la unii pacienți. Acest lucru nu este, de asemenea, surprinzător, deoarece intoleranța produselor lactate este destul de frecventă în rândul oamenilor sănătoși, iar consumul de produse cu un conținut mare de aditivi și coloranți artificiali artificiali nu a beneficiat încă.
Dacă intenționați orice modificări ale dietei copilului dvs., vă rugăm să consultați medicul sau nutriționistul dvs. pentru a vă asigura că dieta planificată ia în considerare toate nevoile de bază ale copilului. Dacă problemele copilului dvs. sunt exprimate rapid, puteți încerca să introduceți alimente dubioase unul câte unul pentru a verifica dacă acest produs este într-adevăr potrivit pentru copilul dumneavoastră.
Este important să atrageți atenția asupra faptului că nu există nici o dietă care să împiedice acumularea de mucopolizaharide. Astfel, reducerea consumului de zahăr sau a altor componente dietetice nu poate reduce acumularea, deoarece mucopolizaharidele nu sunt consumate de organismul din exterior, ele sunt produse de organismul în sine.
Alimente proteice
Aceasta este o metodă de hrănire a copiilor și a adulților atunci când nu pot primi alimente în mod obișnuit. Multe sindromul suferind Hunter în ultima etapă a bolii lor au probleme neurologice și fiziologice grave care nu permit să mănânce calea obișnuită. Mestecarea și înghițirea ocupă este dată totul este mai complicat și mai dificil, timpul necesar pentru mese poate deveni inacceptabil. Dacă se întâmplă acest lucru, pacientul poate suferi sufocarea sau vorbirea, deoarece din cauza dificultății respirației, alimentelor sau lichidului pot cădea în plămâni. Hrănirea prin sonda poate preveni pierderea în greutate și poate îmbunătăți calitatea vieții pacientului cu sindromul vânătorului și înconjurarea sa.
Decizia de a trece la alimentele de sondă este foarte dificilă și trebuie făcută numai după consultarea cu un pediatru, genetic, un gastroenterolog și un nutriționist. Controlul consumului alimentar, timpul de adoptare a acesteia, schimbările în greutate, atacurile de sufocare și episoade de pneumonie, experții vor concluziona despre fezabilitatea tranziției la alimentele de sondă.
Sub probațiunea de alimente, alimentele pot fi obținute sau printr-un tub gastronomic (domnul) sau prin tubul ejunomatic (J-Tube). MR TUBE intră în stomac printr-o descoperire chirurgicală în peretele abdominal. Tubul de tip special poate fi introdus prin intermediul unei proceduri numite gastrostomie endoscopică subcutanată. J-Tube poate fi introdus, de asemenea, chirurgical prin peretele abdominal într-o parte dintr-un intestin subțire, numit un cisternă. Montarea cateterului siliconic flexibil între hrana alimentară a fixat pentru a preveni scurgerile abdomenului. Alimentele printr-un tub G pot fi efectuate prin porțiuni la un moment dat sau încet Sambeck, printr-o cădere sau prin utilizarea unei pompe speciale este furnizată în câteva ore. Fiecare dintre aceste metode are avantajele și dezavantajele sale, astfel că decizia trebuie luată de un medic, luând în considerare numărul mare de factori. Furnizarea de alimente prin tubul J trebuie să fie continuă, deoarece integritatea este sensibilă la presiune.
O gaură prin care este introdusă tubul este numită stoma. Ea se poate vindeca mult timp după operație. Evitați infecția sau iritarea din secreția gastrointestinală va ajuta la igiena potrivită a zonei de piele din jurul stomei. Acest complot ar trebui să fie închis de un bandaj care ar trebui să se schimbe în timp util pentru a rămâne uscat. Pielea din jurul stomei ar trebui să rămână curată. Înotul în corpurile de apă ar trebui să fie excluse din cauza probabilității unei posibile infecții.
Dl. În interiorul abdomenului este fixat folosind un mic balon pe vârf. Balonul poate să se prăbușească sau să arunce în aer, iar tubul poate cădea. Acesta poate fi schimbat pe rezervă, urmând instrucțiunile date de medicul dumneavoastră. J-Țeava poate fi reintrodusă numai de un medic. În plus, înlocuirea tubului poate fi necesară la turnare. Îngrijirea bolnavilor ar trebui să aibă setul corespunzător și să fie pregătit pentru procedurile de înlocuire (pentru tuburile M) și curățarea tuburilor în avans. Dacă pacientul utilizează un tub M, trebuie să existe un kit special pentru înlocuirea tubului. Deoarece acest dispozitiv nu se stinge, este puțin probabil ca acesta să cadă. Stoma poate fi ușor închisă cu îmbrăcămintea. Un conector special vă permite să eliminați complet domnul între taxele alimentare.
După ce a decis să introducă medicul, medicul ar trebui să facă radiografia tractului gastrointestinal pentru a determina ce tub este mai potrivit pentru pacient. Pacientul trebuie examinat pentru refluxul gastrooror, deoarece utilizarea unui tub MR poate da o complicație. În acest caz, utilizarea tubului J va fi preferabilă. J-Tube poate fi selectat în cazul în care există o mobilitate foarte slabă a pereților intestinali. Deoarece funcționarea instalării tubului este asociată cu anestezia, aveți nevoie de consultare cu anestezist.
Programul optim de alimentare va permite pacientului să mențină greutatea normală, să facă procesul de alimentare mai confortabil într-un timp convenabil. Pacienții atenți trebuie să discute în mod regulat cu o dietă alimentară a pacientului. Produse special concepute pentru Pediasure, resursă sau de tip alimentar pentru sonde sunt suficiente pentru a satisface nevoile majorității pacienților. Aditivii speciali pot ajuta cu diareea cronică, care este foarte des găsită la pacienții cu toate tipurile de mucopolisachridoză.
Punerea convenabilă a pacientului este deosebit de importantă sub sondaj. Cu o poză incomodă a pacientului poate avea o senzație neplăcută sau o dificultate de respirație atunci când iau alimente. Pacientul nu trebuie să stea prea jos, deoarece sarcina pe burtă crește. Dacă pacientul nu poate menține o poziție verticală, este necesar să se utilizeze un scaun special pentru plasarea acestuia.
În caz de dificultate, este important să începeți controlul cantității de alimente consumate și greutatea pacientului. Acest lucru va ajuta la alegerea metoda optimă a alimentării cu alimente. Decizia de a trece la alimentele de sondă nu este ușoară, dar mulți pacienți o pot ajuta.