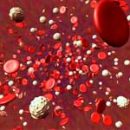
Trombocitopenia - o afecțiune caracterizată printr-o scădere a numărului de trombocite sub 150 x 109 / l. și o sângerare sporită. Ce tipuri de trombocitopenie? Citiți mai multe despre el în articol.
Conţinut
Trombocitopenie
Patologia plachetară este cauza sângerării în aproape 80% din cazuri. În același timp, trombocitopenia este cea mai frecventă manifestare. Se crede că, în mod normal, numărul de trombocite ar trebui să fie în interiorul (150-400) × 109 / L. În condiții fiziologice normale, numărul de trombocite din sânge poate fluctua. Depinde de efortul fizic, digestia, fundalul hormonal, la femeile din ciclul menstrual - în primele zile de menstruație poate scădea cu 30-50%. Durata de viață a trombocitelor - 9-10 zile. Aproximativ 1/3 din plăci de sânge depozitate într-un splină normală. În cazurile în care numărul de trombocite este mai mic de 150 × 109 / l, trombocitopenia ar trebui să fie aspiră. Frecvența acestui fenomen este suficient de mare - de la 10 la 130 de cazuri noi la 1 milion de persoane.
Distinge trombocitopenia acută și cronică. Acesta din urmă este diagnosticat atunci când depășește 6 luni. La persoanele cu niveluri de trombocite peste 50 de ani×109 / l extrem de rar sângerări. În acest sens, mulți cred că pentru a asigura o hemostază completă, există suficiente trombocite în intervalul de 30 de ani×109 / l, 15 și chiar 10×109 / l Plachetul complet poate oferi hemostază eficientă. Este, probabil, de aceea trombocitopenia se găsește cel mai adesea în practica medicală doar ca un fenomen de laborator, provocând surpriză de medici, deoarece în nici un caz nu se manifestă clinic. În același timp, o scădere a trombocitelor este sub 100×109 / l ar trebui să atragă atenția serioasă medicului, deoarece acest simptom al trombocitopeniei poate însoți o patologie gravă. În acest sens, cauza fiecărui caz de trombocitopenie trebuie să fie găsită.
Trombocitopenia hemoragică
Trombocitopenia hemoragică a fost una dintre primele afecțiuni hemoragice umane identificate. Distinge mai multe tipuri de trombocitopenie. Foarte des ele sunt secundare, fiind un simptom al unei boli. Cu toate acestea, sindromul trombocitopeniei poate fi adesea independent, iar patogeneza sa este diferită. Trombocitopenia poate fi o consecință a inferiorității producției de trombocite, distrugerea lor crescută datorată mecanismelor imune și neimunice, precum și redistribuirea în organism din sânge în corpuri individuale, mai des un splină sau clusterul lor în masele trombotice cu o coagulare a sângelui intravasculare masivă. Cazurile frecvente de combinație a acestor motive.
 Cu toate acestea, lipsa unor criterii clare pentru a confirma o anumită
Cu toate acestea, lipsa unor criterii clare pentru a confirma o anumită
Mecanismul patogenetic îl face să utilizeze pentru practică
Medicul nu este foarte de dorit, deoarece majoritatea medicilor încearcă
identificați o formă nosologică specifică și apoi deja
înțelege etiologia și patogeneza. În acest sens, ne pare
Este recomandabil să informați imediat informații despre medici practici
Cu privire la posibilitatea de trombocitopenie ca fiind separată
Sindromul secundar cu alte boli.
În primul rând, boala ar trebui exclusă,
capabil să provoace consumul de coagulopatie. Acestea includ toate
Boli infecțioase în t.C. Infecția cu HIV; Procese neoplazice
Orice localizare, în special tumorile ficatului, tractului gastrointestinal, leucemia etc.;
boli autoimune sistemice, în primul rând, precum și bine
Patologia obstetrică din cauza unei detașări premature a placentei,
Moartea fetală intrauterină, embolină prin ape uleioase; Masiv
Deteriorarea țesutului ca rezultat al rănilor. Boli cum ar fi
Boala de droguri, auglobulinemie, limfoproliferativă
Boli, mielodysplasia moștenită și dobândită de multe ori
însoțită de trombocitopenie.
Patologică merită o atenție deosebită
Statele însoțite de o creștere a splinei. Cel mai adesea că
Observate cu hipertensiunea portalului oricărei geneze (ciroză hepatică,
Alte tulburări ale ieșirii pe o venă de masterat), boli de acumulare
(Thezaurismos): boala lui Nimanne-Peak, Hend-Shuller-Chrischena, Goshe,
Gemochromatoză și altele., precum și cu multe dintre statele enumerate mai sus
- Infecții, boli difuze ale țesutului conjunctiv și a bolilor de sânge.
Ocazional splenomegalia este observată cu o cardiacă stagnantă
Insuficienţă. Așa cum am menționat mai devreme, într-un splină normală
Focalizați-vă de la 1/3 la 1/4 din toate trombocitele. Prin urmare
Orice creștere a splinei duce la o creștere a întârzierii în ea
trombocite, care cauzează fenomenul trombocitopeniei. Deloc
Statele listate vor fi mai corecte pentru a-și asuma
Posibilă prezență a mai multor mecanisme patogenetice. O exceptie
sau confirmarea multor boli enumerate necesită adesea
Marele lucrări de diagnostic diferențial.
Trombocitopenia secundară sunt datorate
Impactul asupra organismului de energie radială, fiind un simptom al radiației
Boli, diverse substanțe toxice, în T.C. Săruri de metale grele,
alcool și altele., Introducerea complexului de simptome de pancitopenie. Probabil, astfel
Mecanismul de trombocitopenie la pacienții cu uremie. Este posibilă încălcarea
Regulamentul de hemopower cu vitamine și hormoni are anumite
Caracteristici pentru trombocitoputări, cu toate acestea trombocitopenia
anemia pernicioasă ar trebui luată în considerare doar ca un simptom,
Uneori principalul lucru.
Trombocitopenie primară, t.E. Acele boli,
Ale căror manifestări clinice sunt pe deplin legate de trombocitopenie și de
În care alte patologii nu sunt respectate, de asemenea, au diferite
Mecanisme patogenetice, dar aceste boli merită speciale
Descrieri.
Trombocitopenic trombotic Purpura (TTP) (boala Moshkovitz)
Trombocitopenic trombotic Purpura (TTP) (boala Moshkovitz) a fost
Mai întâi descris de autor la o fată de 16 ani în 1924. Boala a avut
Pornirea acută și manifestată prin febră, funcție de renume și CNS,
Fenomene de deficiență canulară cu trombocitopenie severă. Pe
O autopsie a dezvăluit o mulțime de cheaguri de sânge în capilare și arterioli mici,
Aproape în întregime constând din trombocite și o mică fibrină
Componenta. Pentru boală, o combinație de pronunțată
Plitetopenia cu hemoliză intravasculară (cu mulți
fragmentate eritrocite) și manifestări neurologice - de la
întreruperea fără viață a funcțiilor de conștiință, motorii și a funcțiilor sensibile
Sailor și coma. Aceste manifestări clinice în 70-90% din cazuri sunt
o singură dată, și doar 10-30% dintre pacienții cu care se returnează la
Sarcina, diverse infecții, chimioterapie. La pacienții individuali
Ei pot reveni prin intervale regulate. Asta permite
presupunem că sindromul TTP este eterogen și combină mai multe
Diferite boli. Măsuri practice: înlocuirea plasmei plasmatice
Pacientul pe trombocite sărace Plasma proaspăt înghețată de sănătate sănătoasă
Permiteți astăzi să economisiți până la 90% dintre pacienții recent condamnați
moarte.
Sindromul hemolitic-uremic
Sindromul hemolitic-uremic mulți
considerată o varietate de TTP. Cu toate acestea, absența patologiei
sistem nervos, hipertensiune arterială persistentă și renal pronunțat
Patologie cu insuficiență renală progresivă, de asemenea
Posibilitatea de moștenire este forțată să o considere
De sine. Trombocitopenia este pronunțată, însoțită de
Hemoliza intravasculară - consecința directă a ocluziei trombotice
Nave.
Persecuția trombonului de droguri. Descris destul
Multe cazuri de trombocitopiene care urmează măsuri terapeutice.
Inițial, atenția acordată numai în cazul trombocitopeniei,
Tratamentul însoțitor cu medicamente radioactive. Medicinal
Pregătirile pot provoca trombocitopenie în diferite moduri. Citostaticăs
Prins să prindă o trombocitopie în măduva osoasă. Hinidin,
Sulfonamide, salicilați, dipiridamol, preparate de aur, cefalotină,
Timetoprix, A-metildop și altele pot include mecanisme imune.
Acestea provoacă trombocitopenie, stabilite pe trombocite și stimulează
Educația anticorpilor la acest complex. Alte medicamente Forma
complexe cu proteine plasmatice, care sunt apoi conectate la
Membrana trombocitelor și duce la dezvoltarea anticorpilor la acest lucru
formare. Al treilea cauzează distrugerea trombocitelor și, prin urmare,
Contribuiți la formarea de anticorpi direct la ultimul.
Recent, o mare atenție este atrasă
trombocitopenia cauzată de heparină sau ca unii
Cercetătorii, trombocitopenia asociată cu heparinoterapia.
Aproape 10% dintre pacienții care au primit heparină intravenos, redus moderat
Cantitatea de trombocite, care apare de obicei în decurs de 1-2 zile
După administrare, nivelul de reducere rareori este mai mic de 100 x 10nouă/ L. Astăzi este deja cunoscut faptul că heparinele sunt capabile să provoace trombocitopenie de două tipuri.
Primul tip descris mai sus se datorează direct
Interacțiunea heparinei cu trombocite. Conexiunea sa cu suprafața
trombocitele depind de greutatea moleculară a heparinelor, sulfatizarea lor
și gradul de activare a trombocitelor cauzate de aceste interacțiuni.
A menționat că gradul de trombocitopenie scade în paralel cu
Reducerea greutății moleculare a heparinei introduse. Heparinniducan
Trombocitopenia de tipul 1 apare rapid după introducerea sa, uneori
După câteva ore, datorită modificării membranelor trombocitelor,
care asigură agregarea trombocitelor. Acest tip de trombocitopenie
trece rapid și pericolul pentru pacient nu reprezintă.
Hepariniduțate sau asociate,
Trombocitopenia tipului 2 are loc între ziua de 4-20 de ani după introducere
Heparin cu un maxim de severitate în a 10-a zi la pacienții care au primit
Heparinoterapie pentru prima dată. Când reintroduceți heparina, poate
Sosiți în primele zile după introducerea medicamentului. Acest
Trombocitopenia se datorează mecanismelor imune provocate
heparine responsabile pentru producerea de anticorpi specifici la
Trombocit. Acești anticorpi sunt detectați cu aproape 7,5% dintre pacienți,
primind o heparină nefericită produsă din produse,
obținută de la porci și numai în 2,5% dintre cei care au primit
Heparine cu greutate moleculară mică.
Mecanismul acestui trombocitop diferă de alții
Trombocitopenia imună în acest caz, anticorpii nu sunt
Consolidarea fagocitozei de trombocite prin sistemul de macrofage și stimularea
Agregarea intravasculară a trombocitei. De la alte imunitare
Trombocitopenia diferă, de asemenea, în faptul că este practic
Nu există complicații hemoragice, în ciuda faptului că aceasta
se dezvoltă pe fundalul terapiei anticoagulante. Această trombocitopenie este
Esența reflectă consumul de trombocite în formarea microtromburgului,
care pot crește la dimensiuni mari, determinând
Fenomene trombotice. Acestea din urmă sunt periculoase și în cazurile în care
Heparinoterapia nu se oprește, poate fi cauza morții
În 20-30% din cazuri.
Purple trombocitopenic idiopatic
 Aproape în 95% din cazuri pe baza trombocitopeniei se află idiopatic
Aproape în 95% din cazuri pe baza trombocitopeniei se află idiopatic
Trombocitopenic purpura (ITP). Se presupune și diagnosticat,
Când reducerea plachetelor nu este conectată direct cu niciunul
cauza sau condiția capabilă să cheme această reducere. Anual
10-125 cazuri de idiopatie
Purpura trombocitopenică pentru fiecare milion de oameni. Idiopatic
Trombocitopenic violet este luat în considerare
dacă mai puțin de 6 luni durează, o existență mai lungă
ar trebui să fie considerată idiopatică cronică
Trombocitopenic purpuriu. Formă acută idiopatică
Purpura trombocitopenică mai des
apare la copii și se termină cu recuperare completă în 75%
Sicklabby. Adulții suferă mai des de versiunea idiopatică cronică
Purpura trombocitopenică, în timp ce
Până la 5% dintre aceștia mor de sângerare, în principal din hemoragie
în creier. Analiza unui număr mare de pacienți cu trombocitopenie, care
A trecut printr-o examinare deplină, inclusiv cercetarea măduvei osoase,
a arătat că cauzele trombocitopeniei, altele decât idiopatice
Purpura trombocitopenică, au fost de numai 4%
Examinat. Cu toate acestea, datorită faptului că criteriile specifice pentru
Diagnosticare idiopatică
Trombocitopenic Purpura astăzi este absent, diagnosticul său
Cu excepția altor cauze ale trombocitopeniei. La
acest lucru pentru a determina în mod corespunzător natura bolii în mod egal
Datele anamnezei, caracteristicile fizice ale pacientului, precum și importante
Imagine clinice și rezultate de laborator și instrumentale
Cercetare. Istoria poate ajuta în primul rând atunci când vă aflați
Patologie moștenită. În prezența anomaliei de dezvoltare în apropierea celui mai apropiat
Rudele chestionate pot fi suspectate și dezvăluie moștenite
Trombocitopenie.
Trombocitopenie moștenită și congenitală. La
absența unui os radios (radial) să se gândească la moștenire
patologia - sindromul de gudron (trombocitopatie în absența radială
Bones), care este, de asemenea, caracterizată printr-o eliberare defectuoasă dens
trombocite și trombocitopatie. Trombocitopenia combinată cu
Defect pentru pigmentarea părului, piele, retină, obligă gândirea
În patologia pacientului moștenit - sindromul Chediak Higashi, care
Este, de asemenea, caracterizată printr-o eliberare de defectă a granulelor de trombocite și, ca
Corolar, trombocitopatie. Prezența eczemelor și a tendinței de a infecta
Bolile vor presupune întotdeauna patologia moștenită -
Sindrom Viscott-Aldrich, de asemenea, cu o eliberare de defectă a granulelor dense
trombocite și trombocitopatie datorită unui defect de agregare a plachetelor
Adrenalina. Prezența în sângele de sânge a trombocitelor uriașe dă
Motivul de a presupune atât sindromul maya-hegglin și
Bernard Sulie. Diferența lor este că atunci când sindromul
Maya-Hegglin se găsește în granulocitele anormale ale sângelui cu mari
Incluziunile și în timpul bolii Bernara Sulie, este detectat un defect
Lb glicoproteină, care determină adeziunea plachetară la factor
Willebranda. Este posibil ca unele trombocitopenie de nou-născuți
Cauze deficiență de trombooetină moștenită.