Cu această boală, sistemul imunitar, care se luptă în mod normal cu microorganisme străine și substanțe, ca și cum «se descompune» și începe să-și distrugă propriile celule. Astfel încât să apară bolile autoimune la care aparține lupus roșu.
Conţinut
Piele, inima, plămânii, rinichii, îmbinările și sistemul nervos afectează lupusul roșu. Dacă numai pielea este afectată, o astfel de boală se numește Discoidal Roșu Volcanka. Dacă procesul implică organe interne, boala se numește Lupus roșu sistemic sau SC.
Ambele tipuri de lupoli sunt de 8 ori mai frecvente la femei decât bărbații. Boala poate începe la orice vârstă, dar cel mai adesea are loc între 20 și 45 de ani.
Motivul pentru care lupus este necunoscut. Evident, ereditatea, virușii, radiațiile ultraviolete și unele medicamente joacă un anumit rol. Se presupune că sistemul imunitar la pacienții cu un lupus roșu genetic mai susceptibil la efectele factorilor externi, cum ar fi virușii și radiațiile ultraviolete.
Volchanka poate provoca mai multe duzini de medicamente, dar în mai mult de 90% din cazuri se dezvoltă după luarea a șase medicamente: hidralazină (preparat pentru hipertensiune), chinină și procainamidă (utilizată pentru tratamentul aritmiilor), fenilotina (epilepsia de tratament), izoniazida (epilepsie) Tuberculoză Tratament), Dr. Peniciline (Tratamentul artritei reumatoide). Medicinal Lupus, din fericire, apare destul de rar și trece independent după oprirea recepției medicamentului.
Se știe că unele femei au fluxul de lupus se înrăutățește în timpul menstruației. Acest fenomen, precum și predominanța femeilor în rândul bolilor, arată că hormonii sexuali ai femeilor joacă un anumit rol în dezvoltarea lupusului.
Lupus discoidal: erupția cu un lupus discoid are o culoare roșie, nu provoacă durere și mâncărime. În 5-10% din cazuri, lupus decolorat (leziunea izolată a pielii) se transformă într-un sistem sistemic (deteriorarea organelor interne).
Când SLE îndeplinește diferite combinații de simptome. Cele mai frecvente plângeri: slăbiciune, temperatură scăzută, pierderea apetitului, durerea în mușchi și articulații, ulcere în gură, erupție pe față (în formă «Fluture»), sensibilitatea crescută a pielii la lumină, inflamația cochiliei pulmonare (pleurisie) și a inimilor (pericardită), încălcarea alimentării cu degete și a picioarelor sub influența frigului (așa-numitul fenomen Riino).
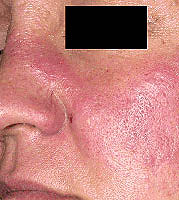
Erupție pe fața ei. Dezvoltă aproximativ jumătate din jumătățile de lupus roșu. Se întâmplă pe nas și sub ochi - așa-numitul «fluture». Această erupție cutanată este nedureroasă, nu provoacă mâncărime, poate crește sub influența luminii solare.
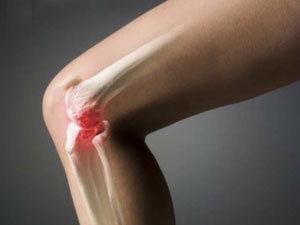
Artrită. Dezvoltă mai devreme sau mai târziu la majoritatea pacienților. Artrita la volchanka se caracterizează prin umflare, durere, rigiditate și deformare a articulațiilor perii și opririi. În unele cazuri, înfrângerea articulațiilor la SLE reamintește înfrângerea articulațiilor în artrita reumatoidă. Uneori există inflamație și durere în mușchi (miosită).
Vasculit, sau inflamarea vaselor de sânge. Duce la o încălcare a alimentării cu sânge la diferite organe și țesuturi.
Purite și pericardită. Inflamația cochiliei plămânilor și a inimilor, respectiv. Provoacă durere toracică acută, care este intensificată cu respirație profundă, tuse și schimbarea poziției corpului. Înfrângerea mușchilor inimii (carditan) și supape de inimă (endocardită).
Nefrită. Când SK este adesea afectată de rinichi, această complicație se numește Jade Lupus. În nefrite, proteina apare în urină, creșterea tensiunii arteriale. Nebrita de lapte poate duce la insuficiență renală, atunci când o schimbare de rinichi este necesară pentru a menține viața pacientului sau pentru a conduce dializă (conectarea la mașină «Rinichi artificial»).
Schimbări în psihic. Datorită implicării în procesul patologic al creierului la pacienții cu SLE, poate exista o schimbare a personalității, dezvoltarea psihozei, convulsiilor și chiar coma. Înfrângerea creierului se numește cerebrit. Procesul patologic din sistemul nervos periferic poate duce la pierderea funcțiilor nervilor individuali - cauzează slăbiciune a anumitor grupuri musculare, amorțeală și pierdere de sensibilitate în acele locuri «servi» nervii afectați.
Alopecia. Mulți pacienți cu lupus cad părul, acest proces se numește alopecie, activitatea sa coincide adesea cu activitatea globală a bolii.
La pacienții cu lupus, se pot observa o mare varietate de simptome, au fost elaborate astfel de unsprezece criterii de diagnosticare pentru a facilita criteriile de diagnosticare - simptomele caracteristice ale lupusului. Dacă există patru sau mai multe criterii, este luată în considerare diagnosticul de lupus «Foarte probabil». La unii pacienți, nu toate criteriile se manifestă imediat, altele - pentru tot timpul, există doar 2-3 criterii.
 Criteriile Asociației Americane reumatismale:
Criteriile Asociației Americane reumatismale:
În plus față de aceste unsprezece criterii de diagnosticare, sunt utilizate alte teste, de exemplu, E / E, analize biochimice, biopsie tisulară și t.D.
Vindeca complet imposibil. Scopul tratamentului este de a facilita simptomele, protejarea organelor și țesuturilor din propriul nostru sistem imunitar, reducerea inflamației și a procesului autoimun.
Medicamentele antiburice neteroide (AINS) reduc inflamația și durerea în mușchi, articulații și alte țesuturi. Grupul NSAID include aspirină, ibuprofen, naproxen, voltare, sulindak și dr. Efectele sursă ale AINS: Iritarea mucoasei gastrice, dezvoltarea gastritei și ulcerelor (prin urmare, aceste medicamente trebuie luate după mese), reducerea coagulării sângelui.
Corticosteroizii au o acțiune antiinflamatorie mai puternică decât AINS. Corticosteroizii pot fi luați în tablete, introduc în injecții cu articulațiile sau intravenos. Din păcate, corticosteroizii au multe efecte secundare grave, mai ales atunci când sunt folosite de mult timp în doze mari.
Cele mai frecvente efecte secundare: obezitate, osteoporoză, infecție, diabet, cataractă, necroză a articulațiilor mari, sporirea presiunii arteriale. Pentru a reduce severitatea și frecvența efectelor secundare ale steroizilor, încercați să prescrieți în doze minime.
Hidroxiclorocacavină (Plakvenil) - Preparate antimare, care este deosebit de eficientă la pacienții cu SLE cu slăbiciune, leziunea pielii și a articulațiilor. Hidroxiclorocaca reduce frecvența trombozei, în special pe fundalul prezenței așa-numitului sindrom antifosfolipid. Efecte secundare: diareya, tulburări de stomac, schimbări ale ochilor de pigment (prin urmare, tratamentul trebuie efectuat sub controlul oftalmologului).
Imunosupresoare - medicamente care copleșind sistemul imunitar. Aceste medicamente sunt folosite în ceasul sever al lupusului, când boala uimite organele interne. Imunosupresoarele includ metotrexat, azatioprină, ciclofosfamidă, clorambucil și ciclosporină.
Toate aceste medicamente pot provoca scăderea numărului de eritrocite, leucocite și trombocite din sânge, ceea ce duce la anemie, infecții frecvente și sângerări. Există și alte efecte secundare, de exemplu, metotrexat toxic pentru ficat și ciclosporină - pentru rinichi. Imunosupresoarele pot fi utilizate numai sub controlul strict al reumatologului, cu predominanți regulați.
Cum să evitați agravările lupusului?
Boala SLE - severă care afectează multe organe care pot duce la invadilare și chiar moarte. Cu toate acestea, este important să înțelegem că pacienții cu SLE pot trăi o viață activă normală, în special în timpul remisiunii. Iar exacerbările bolii ar trebui să fie făcute medicamente.
Iradierea ultravioletă poate provoca o agravare sau agravarea cursului său de boală, astfel încât pacienții cu un lupus ar trebui să evite să rămână în soare, dacă este necesar - să folosească mâneci lungi și îmbrăcăminte de protecție solară.
Pacienții trebuie să fie luați cu precizie pentru a lua medicamente prescrise și, în nici un caz întrerupe corticosteroizii brusc - poate provoca exacerbarea.
Pacienții cu SLE, mai ales dacă aceștia iau corticosteroizi sau imunosupresori sunt supuși unui risc crescut de infecții, astfel încât pacienții trebuie să informeze imediat medicul cu privire la orice creștere a temperaturii.
Una dintre condițiile de tratament cu succes a contactului constantă între pacient și medic. Medicul ar trebui să fie conștient de schimbările din starea de sănătate a pacientului, apariția unor simptome noi, efectele secundare ale medicamentelor și T.D.
Sarcina la un pacient cu SLE se referă la categorie «Risc ridicat». Întreaga sarcină a pacientului trebuie observată cu un reumatolog și un obstetrician, deoarece riscul de avort spontan la astfel de pacienți este foarte mare, în special în prezența așa-numitelor anticorpi fosfolipidi (anticorpi cardiolipinei, un anticoagulant solid).
Anticorpii fosfolipidiici provoacă o tendință de tromboză, astfel încât aspirina este adesea prescrisă (uneori împreună cu heparina) pentru a «Ușoară» sânge. Unii specialiști în special mărturia sunt, de asemenea, prescrise imunoglobulină
Wolves Anticorpii pot fi transmise de la mamă la copil, după cum se dezvoltă un rezultat «Magician nou-născuți», caracterizat prin scăderi ale eritrocitelor, trombocitelor și leucocitelor în sângele unui copil, aspectul erupției cutanate. În unele nou-născuți, blocada inimii (încălcarea impulsurilor electrice în inimă) - în astfel de cazuri, este necesară consultarea cardiologului.
Lupile de nou-născuții se întâmplă mai des dacă mamele sunt detectate de anti-RO (SS-A) și anti-LA (SS-B) de anticorpi - riscul de dezvoltare a lupusului în copil în acest caz este de 5%, și Riscul de a dezvolta blocarea inimii - 2%. De obicei, nou-născuții Lupus se desfășoară în aproximativ 6 luni, când anticorpii maternali din corpul copilului sunt distruși.